Introducción:
La atención domiciliaria es “el conjunto de actividades de carácter biopsicosocial y de ámbito comunitario que se realizan en el domicilio de la persona, con el fin de detectar, valorar, apoyar y hacer el seguimiento de los problemas de salud y sociales del individuo y su familia, para potenciar la autonomía y mejorar la calidad de vida” (1). Como objetivos están conocer el ambiente en el que se desenvuelve el paciente pues es allí donde se presentan los diferentes eventos en salud y conocer qué factores son nocivos y son susceptibles de modificación o de refuerzo en sus características positivas (2). Se requiere que el personal de salud se traslade al domicilio del paciente, cambiando el escenario tradicional de interacción del consultorio o los servicios de salud al hogar. Para personas con demencias, la visita domiciliara se ha estudiado como una estrategia efectiva para disminuir las visitas a los servicios de urgencias y los ingresos hospitalarios, identificar las necesidades del paciente, construir y fortalecer relaciones basadas en la confianza entre el equipo, el paciente y su familia y desarrollar intervenciones multifactoriales que apoyen a los implicados (3)(4).
Revisiones sistemáticas previas, que buscaban evaluar la efectividad de la visita la definen como inconclusa y difusa (5), o que puede no ser costo-efectiva (6). Esto puede obedecer a la amplitud del constructo, si se considera que la atención domiciliaria puede abordar desde promoción y prevención hasta cuidado paliativo, por lo que una evaluación de sus aportes, costos o beneficios debería hacerse en función del tipo de atención que se esté brindando, el contexto y las características del territorio. Otros estudios señalan que hay que considerar que la atención en el hogar reporta mejores resultados clínicos aun cuando sus costos pueden aumentar (7), lo que sugiere la necesidad de reflexionar, desde una perspectiva bioética, sobre la manera en la que se evalúa la efectividad. Para el contexto latinoamericano hay menos estudios, pero destacan quienes señalan que las barreras son la accesibilidad en contextos rurales, la seguridad y las diferencias profundas entre los territorios en términos étnicos, epidemiológicos y de acceso tecnológico (5). Algunos estudios han demostrado que el modelo de formación de personal de salud y visita domiciliaria interdisciplinar disminuye las readmisiones hospitalarias, reduciendo los costos del sistema en la atención a ancianos (8), aunque no se ha generalizado.
En relación con la visita domiciliaria interdisciplinar, en este estudio se propone que modificar el escenario de la atención médica produce cambios en el tipo de relación y en la comunicación entre los diversos actores involucrados, particularmente incluir dos especialidades y personal en formación. Un estudio previo (9) señala que las habilidades comunicativas son determinantes en los resultados en salud y reconoce la comunicación como un proceso social que aporta al bienestar y desarrollo de las personas. En la interacción entre los actores existe una potencia que incluso puede llevar a que el médico se convierta en el “medicamento más utilizado en la práctica clínica” cuando aprende a escuchar al enfermo.
Además, esta investigación tuvo como objetivo comprender la relación que se establece entre los pacientes, los familiares/cuidadores y los profesionales de la salud en la consulta domiciliaria que realiza el Centro de Memoria y Cognición Intellectus, HUSI, estableciendo el papel de los actores involucrados, identificando aspectos sustanciales que constituyen la relación entre especialistas, residentes, estudiantes de pregrado, los pacientes, familiares o personas cuidadoras en el entorno domiciliario, y el papel del entorno doméstico en la transformación de dicha relación.
Evolución del programa de atención domiciliaria del HUSI
El Sistema General de Seguridad Social en Salud (SGSSS) colombiano fue creado mediante la Ley 100 de 1993. Se enmarca en los principios de universalidad, cobertura, integralidad, solidaridad, igualdad, suficiencia, participación y unidad. Considera tres actores centrales: las Empresas Promotoras de Salud (EPS), responsables de la afiliación y el recaudo de las cotizaciones así como de garantizar la prestación del Plan de Beneficios en Salud (PBS); las Instituciones Prestadoras de Servicios de Salud (IPS) que son hospitales, clínicas y laboratorios, entre otros, responsables de prestar la atención a los usuarios (10), y las personas cubiertas por los servicios, que pueden ser contribuyentes y beneficiarios de contribuyentes (están afiliadas al régimen contributivo asociado a contrato de trabajo o son familiares de) o subsidiados (personas por fuera del mercado laboral, en condición de pobreza o vulnerabilidad). En el marco de este sistema, se consolidó el Centro de Memoria y Cognición, creado en el 2011 e integrado al Hospital Universitario San Ignacio (HUSI) en Bogotá, Colombia, ampliando la atención a pacientes complejos con deterioro cognoscitivo, ofreciendo estimulación cognoscitiva y servicios de atención en casa y creando el programa de atención domiciliaria por geriatría y psicogeriatría (11). Durante la visita, la persona es valorada por médicos especialistas en geriatría y en psiquiatría, por separado o en diada, tanto de manera simultánea como diacrónica.
En sus inicios, el acceso al programa de atención domiciliaria se daba a través de la consulta privada particular. Posteriormente, la mayoría de la población atendida por el programa se concentró en pacientes remitidos por las EPS (aseguradoras) con convenio con el HUSI. En general, el programa atiende un alto porcentaje de personas mayores de 65 años con pluripatología, polifarmacia, consultas recurrentes a varios especialistas, reingresos constantes a urgencias y hospitalizaciones, algún grado de discapacidad física y dificultades para traslado fuera de su casa, relacionadas principalmente con la situación social del paciente (ausencia de persona cuidadora, limitados recursos para transporte, etc.).
Durante, once años de funcionamiento el programa creció exponencialmente tanto en número de pacientes atendidos como en el grado de complejidad de sus patologías. De una ruta de quince pacientes diarios, cinco días de la semana, se pasó a varias rutas (entre tres y cuatro) diarias, cada una atendiendo entre ocho y diez pacientes por día. Respecto al número de profesionales del equipo, se pasó de un psiquiatra a ocho y de un geriatra a seis. En su organización administrativa y logística, el programa pasó de ser manejado por una auxiliar administrativa a ser manejado, a nivel organizacional y de seguimiento, en conjunto con una enfermera jefe, quien además se encarga de resolver dudas y analizar problemas de los pacientes.
También creo que hemos ido aprendiendo que no todos nuestros pacientes tenemos que verlos todos los meses. Al comienzo era siempre fijo psiquiatría y geriatría cada mes, ahora creo que hemos ido aprendiendo a espaciar, y que los pacientes pueden estar bien así uno esté yendo con menos frecuencia. Y todo el tema administrativo, creo que el tema administrativo ha cambiado muchísimo de la mano del sistema y de la mano del crecimiento del centro. (Entrevista PO2, 2022 152-157)
Un estudio previo que describió el efecto de esta atención en hospitalizaciones y consultas de urgencias (12) identificó una reducción significativa de ingresos hospitalarios y consultas a los servicios de urgencias. Además, el estudio indica que hay una alta satisfacción de los pacientes y sus familiares con la atención domiciliaria, lo que corrobora los hallazgos de la revisión sistemática de literatura llevada a cabo por Dawson en el 2015, que indica cómo la atención domiciliaria previene los ingresos hospitalarios innecesarios, permite la identificación de problemas con las personas cuidadoras, mejora la comunicación entre los distintos actores involucrados y mejora la educación de las personas cuidadoras (13).
Perspectiva teórico-metodológica
La base de análisis de este estudio es la teoría de la acción social (14) que propone las interacciones sociales desde una metáfora dramatúrgica. La interacción social se define como la que se da exclusivamente en las situaciones sociales, en las que dos o más individuos están en presencia de sus respuestas físicas respectivas (15). El interaccionismo propone que la acción social está ubicada en un escenario que condiciona la relación cara a cara entre individuos. La acción social implica una dimensión comunicativa de “presentación de sí mismo” a través de fachadas, que dependerán de ese escenario (16). Acá, el actor social, en el sentido dramatúrgico de la palabra, asume un rol y presenta una performance utilizando esas fachadas. La fachada no es una construcción arbitraria, sino que se construye a través de un conjunto de atributos positivos esperados para determinado rol. El actor no es del todo consciente o dueño de esa performance y la comunicación tendrá unos aspectos intencionales y otros que deja entrever sin intención particular. Así, las interacciones sociales se presentan como un “complejo juego de interpretación recíproca” que adquiere un sentido según las características de la situación y el contexto social en que tienen lugar (16).
Las interacciones sociales se desarrollan en escenarios que les dan sentido y las configuran de maneras particulares. Son un espacio de interacción en el cual los sujetos asumen y representan sus roles con objetivos, expectativas y demandas tanto identitarias sobre sí como sobre los demás. Los roles son la forma en que la sociedad organiza la distribución de tareas, y frente a la cual se adquiere un derecho moral para ser tratado y valorado de una manera específica (15). Estos roles cambian en relación con la edad, el género, el lugar en la familia, entre muchas otras posibles variaciones. La visita médica domiciliaria plantea entonces un cambio de escenario del hospital o consultorio, a lo ocurrido en el hogar y su entorno con el cambio de roles de los actores. A la luz de este marco teórico planteamos ver desde una perspectiva social la visita domiciliaria.
Metodología
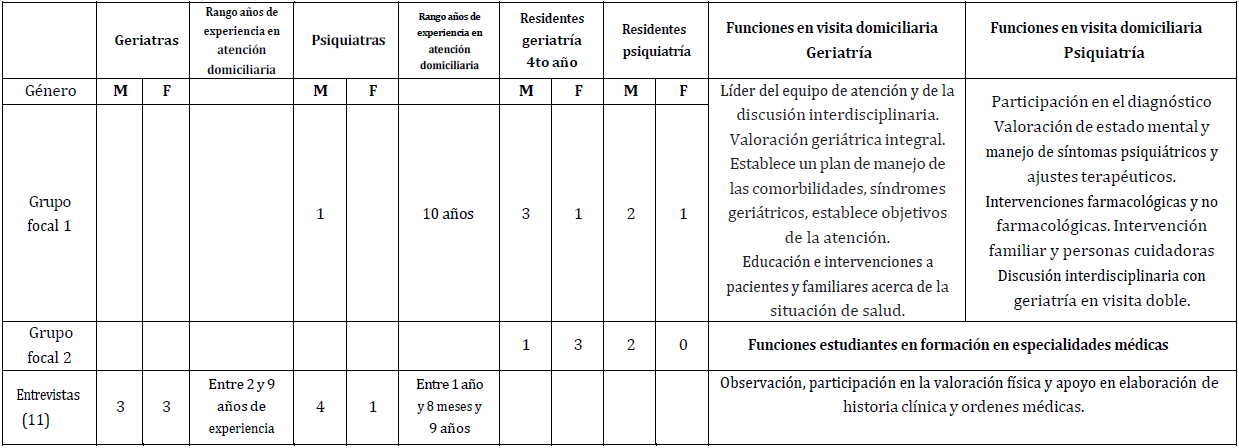
Este estudio utilizó una metodología cualitativa con enfoque interpretativo. La información se recolectó mediante observaciones, diarios de campo, grupos focales y entrevistas semiestructuradas. Los diarios de campo fueron elaborados por las investigadoras que hacían parte del equipo de visitas domiciliarias, quienes tenían formación previa en investigación cualitativa y recibieron un taller de refuerzo en la aplicación de estas herramientas. Una estudiante de antropología de último año participó activamente con los diarios de campo. La investigadora principal desarrolló y piloteó las herramientas para las entrevistas y grupos focales (ver anexo 2), y acompañó a las investigadoras junior en la realización de las entrevistas. Las 11 entrevistas (ver tabla anexo 1) duraron en promedio una hora y media y fueron grabadas previa obtención del consentimiento informado. Además, se realizaron dos grupos focales homogéneos por rol (ver tabla anexo 1), de dos horas de duración, en los que la investigadora principal formulaba las preguntas mientras una coinvestigadora tomaba notas. Los grupos focales homogéneos se diseñaron como una estrategia adecuada para fomentar la discusión y estimular la presentación de diversas perspectivas según los distintos niveles de formación y experiencia en la visita domiciliaria. Tanto en las entrevistas como en los grupos focales, los temas guía fueron: la concepción de la visita domiciliaria, el papel de los actores en el escenario, la percepción de las relaciones y los desafíos del servicio (ver anexo 2). Todas las actividades se llevaron a cabo en el Centro de Memoria y Cognición Intellectus, HUSI y la Pontificia Universidad Javeriana.
La información recolectada fue transcrita y analizada a partir de una matriz de categorías que incluyó la identificación de actores, sus roles e interacciones. Para el análisis se construyó un diccionario de códigos y categorías, que fueron triangulados interdisciplinariamente. Los resultados se presentan a partir de esas categorías previamente establecidas basadas en el interaccionismo simbólico.
Los resultados de investigación reflejan las relaciones construidas en el proceso de atención desde la perspectiva de los profesionales de la salud. La participación de pacientes, familiares y cuidadores estuvo limitada por la condición clínica del paciente, la disponibilidad de tiempo, la accesibilidad y los criterios de inclusión de las personas cuidadoras, como la frecuencia de cuidado, su presencia durante la visita y su disposición a participar en la investigación. Aunque no se entrevistó a usuarios o familiares, la observación no participante ofreció una visión externa del escenario y de las relaciones, aportando información valiosa sobre sus reacciones y actitudes.
El Comité de Investigación y Ética Clínica de la Facultad de Medicina de la Universidad Javeriana y el HUSI aprobaron este proyecto y contó con el consentimiento firmado voluntariamente de cada participante.
Resultados
Basada en la información aportada por 11 especialistas y 18 estudiantes de posgrado en geriatría y psiquiatría, esta investigación describe la consulta médica a domicilio como una acción social que, al trasladarse del entorno hospitalario al hogar del paciente, altera la interacción entre los actores, caracterizándose por una mayor familiaridad, profundidad en las relaciones y reciprocidad, aspectos que son escasos o inexistentes en otros contextos clínicos u hospitalarios. Además, se presenta como un escenario de formación y acción pedagógica entre pares y distintos participantes en el escenario.
Es una cosa que tú nunca vas a poder ver en una urgencia o en una consulta externa. (G02-2018, 4-15)
El contexto
La consulta médica especializada en domicilio involucra una puesta en escena previa en la que actores administrativos, tras bambalinas, han coordinado por vía telefónica y por correo electrónico, los horarios, el transporte y el tipo de especialistas que llegarán al hogar. En esta puesta en escena, median características de Bogotá, como contexto macro, que afectan la prestación del servicio: el tráfico, la inseguridad, la lejanía en relación con el centro de atención son asuntos que intervienen (según los actores) en esta puesta en escena. Algunas zonas de la ciudad son leídas como seguras o inseguras, congestionadas o tranquilas, dándole a este set características propias (G02-2018, 34-46 y 130-148). Asunto similar acontece en los hogares, cuando la familia sabe que el especialista llegará a casa. Arreglan el lecho del enfermo, organizan los papeles y los medicamentos, entre otras cosas (G02-2018, 4-15).
Yo estuve en un domicilio en donde estaban robando niños en esa cuadra ... digamos es más lo externo, no me parece nada de ir a la casa. (G01 -2018, 78-81)
Pero otra vez en un sitio deprimido socialmente […] sí, digamos, temí por nuestra seguridad personal porque sí se nos vinieron unos tipos... (P01- 2018, 190-191)
Hubo temor en otros momentos, un conductor que nos llegó borracho y nos llevó pues a una zona muy compleja con una imprudencia y una impericia al conducir, en un momento casi nos volteamos… (P01- 2108, 194-196)
Cambio de roles
Cada especialista se asegura de que la utilería necesaria esté disponible y funcione correctamente, como el equipo médico, el ordenador, la impresora, el móvil y los equipos de bioseguridad (mascarillas, guantes). Esta preparación es crucial para desempeñar sus roles, que, aunque se podrían considerar similares a los del especialista en un hospital o consulta externa, resultan ser muy diferentes al desarrollarse en el ámbito doméstico.
Entonces, si bien el rol de los especialistas participantes es y será la atención del paciente enfermo, la visita domiciliaria les plantea nuevas funciones, nuevos atributos que se consolidan con el paso del tiempo. De acuerdo con los entrevistados, el médico especialista recupera el papel de “médico de familia” o de “médico de cabecera” (G01-2018, 39-48), así como de experto, sabedor, educador y tomador de decisiones (G02-2018, 243-255) (G01-2018, 39-48).
Esta identificación de cambio en el rol conlleva nuevos roles centrales identificados en las entrevistas como la “reformuladera” entendida como un ejercicio de corrección de las fórmulas originalmente ordenadas por médicos generales o por parte de los servicios hospitalarios. El conocimiento especializado del geriatra y del psiquiatra resuelve necesidades que, para un médico general sin experiencia en el manejo de personas mayores, puede implicar mayor dificultad. Si bien este rol se cumple también en consulta externa, al realizarse en el hogar fortalece la relación con las familias al profundizar en las características de uso y habitación del paciente y su relación con las personas cuidadoras. Ser un médico de cabecera implica desarrollar confianza, lo cual se logra a través de las visitas periódicas y con un conocimiento profundo del caso. Dice un geriatra:
A la señora por demencia la hospitalizaron por una infección de vías urinarias, falla cardíaca, le dejaron todos los medicamentos habidos y por haber para falla cardíaca con fracción de eyección reducida. La señora en la casa vivía vomitando, mareada, muy mal; y el señor solo decía “llamen al doctor, llamen al doctor, llamen al doctor”. Yo la vi y se le quitó todo lo que le dejaron y la señora mejoró completamente. Tanto la hija como el señor (decían) “No, únicamente, lo que diga el doctor”. (G07 2021, 81-88)
Adicionalmente, el nuevo rol del médico, además de verificar y ajustar medicamentos, se abre a la posibilidad preventiva y de intervención integral, incluyendo el seguimiento a las terapias y los tratamientos. Una geriatra dice que
se pueden hacer igual muchas cosas: la prevención de las infecciones, para prevención de nuevas hospitalizaciones, y hay gran oportunidad también para intervenir cosas psicosociales en el contexto de los pacientes, sobre todo los pacientes con demencia. (G06-2021 22-25)
El especialista tiene además un rol de seguimiento y supervisión de la labor administrativa y logística de la institución lo que facilita y aliviana la carga burocrática que normalmente tendría que asumir un familiar o cuidador al resolver las próximas citas, la coordinación de las terapias, la corrección de fórmulas, la generación de órdenes, entre otras.
El tiempo disponible para la visita domiciliaria, la frecuencia de las visitas y los seguimientos permiten el desarrollo de una mayor cercanía y conocimiento entre médicos, paciente y familiares, logrando intimidad y reconocimiento mutuo. El médico puede asumir su rol de médico tratante, que en otros escenarios y formas de atención se ha perdido por la falta de continuidad y los cortos tiempos de atención.
Pensando en el grupo de edad de la población a la que se le hace la visita domiciliaria pues es un equipo súper complementario digamos que yo en este momento ya no me imaginaría una visita domiciliaria de psicogeriatría solo con un psiquiatra o solo con un geriatra por que digamos que todas las patologías son complementarias unas influyen sobre las otras…, ehh la comunicación entre los especialistas es muy buena… (Grupo focal 001 residentes 2018. 20-26)
De acuerdo con los entrevistados, para el geriatra la visita domiciliaria permite visualizar el cuidado del paciente, sus condiciones socioeconómicas, las necesidades de ajuste en los hogares, así como las relaciones entre los demás actores. Al psiquiatra, le permite identificar las relaciones con los demás miembros de la familia, problemas y estímulos positivos de la convivencia tanto con familiares, personas cuidadoras como con mascotas, así como su efecto cuando dejan de estar o algo se modifica en las relaciones.
La intimidad, ver al paciente en su entorno, ver cómo se lleva con sus espacios físicos, pero también con su espacio familiar. Si vive con dos, tres, cuatro perros. A mí eso sí me llama mucho la atención… la afinidad de los animales por las personas que realmente tenían un trastorno, sobre todo los pacientes con demencia. Los animales hacían una afinidad impresionante, no se les despegaban. (G07 2021, 136-140)
Esto le da a esta forma de atención un carácter de informalidad formal, en tanto acto médico organizado que se combina con elementos más familiares y cotidianos como las comidas, el lecho y la disposición de la habitación, las visitas, las conversaciones de otros temas importantes en la vida familiar.
Pues uno se da cuenta de todo el entorno donde vive. O sea, uno en un consultorio, en un hospital uno coge y se vuelve recetario, receta, pero allá te das cuenta cómo son las escaleras, dónde vive, dónde queda el cuarto, qué tantas alfombras tienen, qué tanto ruido tiene, cómo está la ventana, la alimentación, cómo están los accesos al baño, a una cantidad de cosas. Y nuevamente, estar en un ambiente de intimidad hace que pues se solucionen más dudas, que sean como más… que tengan como más confianza. (G07 2021, 94-99)
Cuando alguien viene aquí a las consultas viene con el familiar que lo pueda acompañar ese día, en cambio normalmente en la casa está con la persona que realmente lo cuida, con la persona que no tiene que ser necesariamente familia, podemos estar al lado de las personas del servicio doméstico que son las que le sirven, que si no se atora, que si come… (Grupo focal 001 residentes 2018. 282-286)
De acuerdo con los entrevistados, el cambio de entorno los obliga a escuchar y a entender por qué las personas hacen lo que hacen. Dice un psiquiatra: “Uno renuncia un poco al narcicismo médico de que tiene que ser lo que yo diga, porque finalmente también uno se centra en la atención centrada en el paciente, uno ve más la situación” (PO5 2021, 130-132). Así, la anamnesis adquiere otro sentido. No se trata solo de interrogar al paciente, sino de interrogar el contexto.
La interdisciplinariedad y la formación de profesionales: transformando la atención
Uno de los servicios del programa de atención domiciliaria de Intellectus es la consulta doble, en la que un geriatra y un psiquiatra visitan simultáneamente al paciente en su domicilio, lo que fomenta una relación especial entre los actores. Las entrevistas destacan el cambio en la relación entre colegas, descrita como estrecha y, en muchos casos, cercana a la amistad. Esta relación facilita el apoyo en la toma de decisiones sobre el manejo del paciente y la comunicación con la familia y personas cuidadoras, especialmente en casos complejos. Además, permite dividir las cargas de trabajo y abordar diferentes problemas de manera más efectiva. La cercanía entre colegas ha promovido una relación de aprendizaje bidireccional entre profesionales de ambas especialidades. Algo similar reportan los residentes de geriatría y psiquiatría que describen una relación más amigable con sus docentes, más aplicada, en la que aprenden de la observación, la participación en la consulta y la discusión interdisciplinar del caso una vez terminada la consulta, durante los desplazamientos.
Yo creo que una parte importante ahí es el contacto, la cercanía con el otro profesional lleva a que las decisiones se tomen mucho más fácil, un ambiente amable, un ambiente tranquilo en donde está la parte académica pero también la parte humana entre dos personas en donde se deja de lado la parte profesional sino simplemente es ser humano hace que el desarrollo profesional sea mucho mejor y eso se ve en los domicilios y eso es muy diferente cuando uno está en el hospital y uno deja la nota en el sistema. (Grupo focal 001 residentes 2018. 109-115)
Uno de los psiquiatras (P03) señala cómo las visitas en dupla permiten resolver dudas a los familiares de manera inmediata, mientras aportan conocimiento a todos los actores presentes. Esto suele facilitar una mejor relación con la familia. Además, la formación en psiquiatría es favorecedora para la atención domiciliaria, por la pertinencia que aporta identificar los aspectos psicosociales y antropológicos propios de esta especialidad (P01). Adicionalmente, la presencia de dos especialistas es muy bien valorada para la formación, generando trabajo en equipo y camaradería:
[Los pacientes] se sienten muy tranquilos cuando van dos especialidades, a veces pasa que nos preguntan alguna cosa a nosotros los psiquiatras que no es de nuestro campo y ahí es donde geriatría digamos sale a ayudarnos un poquito y viceversa. (P03-2018 154-156)
En la medida en que la consulta domiciliaria evita que el paciente tenga que ir a otros escenarios, el médico se constituye como un facilitador, que
evita que el paciente este yendo a hospitalizarse y a tener atenciones en centros médicos que finalmente no van a resolver muchas de las situaciones que podemos resolver nosotros en la consulta o que podemos manejar (P03-2018 86-89)
De este modo, tanto los especialistas como los residentes y el personal de salud en formación adquieren competencias en atención interdisciplinaria, enfocadas en el cuidado y la atención centrada en la persona y en las relaciones. Esto implica considerar las condiciones contextuales, así como las formas de interacción entre los miembros de la familia y con las personas cuidadoras del paciente en el hogar.
Otros actores de esta acción social son temporales y utilizan el escenario como lugar de aprendizaje. Por lo general, los médicos generales y residentes que asisten lo hacen en el marco de su formación profesional, y excepto por algunas visitas esporádicas a actividades comunitarias, el personal de salud dice no haber recibido entrenamiento para estar en estos escenarios. Su papel en la consulta es de apoyo, y con ellos se discuten los casos con una función pedagógica. Su presencia no necesariamente es comprendida por las familias y pueden llegar a no aceptarlos dentro de las visitas, decisión que siempre es consultada y acogida.
Digamos que el primer acercamiento a la consulta lo hice en mi formación como residente como parte de la rotación del programa ... y eso permitió que cuando tuve la oportunidad de trabajar en consulta digamos que ya tuviera poca experiencia en el área pero ya sabía cómo funcionaba y como era digamos que toda la parte logística de domicilios entonces cuando ya fui como especialista a hacer la consulta pues eso me permitió creo que abordar la consulta un poco más fácil que una persona que tal vez no hubiera tenido como algo de experiencia. (P03, 2018;19-25)
Una vez termina la consulta, y con el tiempo, el especialista realiza un proceso de distinción entre las familias que se consideran “demandantes” y las que no. Siendo estas últimas, aquellas que modularán sus necesidades y solo se comunicarán con él o ella en momentos de urgencia. Con estas familias se abrirá una continuidad en la acción social, permitiéndoles la comunicación por el teléfono celular. Dice un psiquiatra: “No hay tecnología sin confianza” (P05, 2021).
La visita domiciliaria, como acción social que involucra a diversos actores que no se conocen previamente, requiere comunicación y un proceso de aprendizaje donde se establece confianza mutua y se definen límites. Sin embargo, estos límites están invariablemente influenciados por el hecho de que el médico ha ingresado al hogar, accediendo al mundo íntimo de la familia. En pacientes, a menudo en fases avanzadas de enfermedad, esta intimidad abre canales de comunicación para abordar escenas de fin de vida, permitiendo un acompañamiento continuo en el proceso de la muerte, algo que sería muy difícil de lograr en un entorno hospitalario o en consulta externa, y que puede facilitar un buen morir.
La familia acepta que tengan un buen morir en casa sin necesidad de llevarlos a un centro de urgencias o se toma la decisión de que no sean reanimables pues obviamente en casos específicos y con el aval de su médico tratante que de alguna forma pienso que tiene un impacto en un buen morir. (P03-2018 93-96)
Esta intimidad se puede ver afectada por una serie de expectativas en torno al tratamiento, que al tratarse de acciones paliativas o de atención a enfermedad crónica y avanzada, pueden ir en contra de la realidad del paciente y del criterio médico. La esperanza en una cura puede hacer que se interprete que el médico “no hace nada”:
A veces eso pone un poquito tensa la relación de nosotros con los familiares porque de pronto hay la falsa creencia de que no estamos haciendo nada o de que lo que estamos haciendo no es suficiente. (P03-2018 69-72)
La diferencia con otro tipo de consulta médica es que habrá continuidad en la atención de los mismos especialistas y que la regularidad de las visitas permitirán profundizar en la comprensión del problema por parte de las familias, validar in situ las acciones de las personas cuidadoras y los ajustes pertinentes que podrán verificarse en visitas posteriores.
Siento que también los familiares terminan haciendo algo de catarsis con nosotros en la consulta y contándonos frente a sus expectativas en torno a la enfermedad, frente al mismo duelo que viven con estos pacientes cuando las enfermedades tienen un contexto de estar afectándolos ya mucho, postrándolos en cama, frente al mismo hecho de preguntarse si ellos mismos van a tener una enfermedad o no. (P03 2018, 44-48)
El escenario de la visita domiciliaria permite a los profesionales de la salud cumplir funciones esenciales en su ejercicio. No solo se ayuda al paciente, sino también a su familia de manera simultánea, abordando múltiples aspectos donde la atención integral se hace posible. Este entorno facilita comprender al paciente más allá de la descripción de su enfermedad, permitiendo identificar sus necesidades de primera mano y los recursos disponibles que quizás no reconozca. Además, ofrece al profesional la oportunidad de intervenir de inmediato en cuestiones sencillas, como ajustar la disposición de los muebles en el hogar para evitar accidentes tanto para el paciente como para sus familiares (P02 2018).
Las personas cuidadoras
Las enfermedades neurodegenerativas y crónicas que se atienden por este servicio tienen una alta carga de cuidado. Es durante la visita domiciliaria que el médico especialista puede dar cuenta de las dinámicas de cuidado, así como de la distribución de las cargas y las dinámicas familiares, identificando con mayor facilidad la sobrecarga de la persona cuidadora.
Entonces uno ve que hay una persona que se ha echado encima la carga del familiar y son ocho hermanos y esta es la persona que responde por ellos y pese a que uno nota que hay algo de sobrecarga del cuidador la familia no logra como organizarse por diferentes motivos para ayudar (P03, 2018, 59-63).
También la visita permite ver el desarrollo de las escenas y lo que esto puede implicar para la salud mental:
Llama un poquito la atención desde el punto de vista de psiquiatría ver como familias culpabilizadas pese a que hicieron todo lo que tenían que hacer para poder sacar el paciente adelante (P03 2018, 114-117).
Así la visita domiciliaria reconfigura la actuación de los médicos tratantes ampliando la acción no solo al paciente, sino a la familia y en especial a las personas cuidadoras:
Siento que esa relación se fortalece en el sentido en que ellos asumen que la entrevista y la valoración no es solamente para el familiar sino que de alguna forma termina uno de alguna forma también haciendo algo de psicoterapia al familiar, también escuchándolo, viendo las dificultades que atraviesan con la EPS, con la autorización de cosas, con rechazos de algunos medicamentos, terminas tú haciendo una especie de psicoterapia entre comillas y recibiendo muchas ansiedades de la familia y esto permite que nosotros como psiquiatras podamos aprovechar algo de nuestra experiencia en esto y validar las emociones que ellos tienen y ayudarles a estar un poquito más tranquilos (P03 2018, 48-56).
Irrupciones
Desde la perspectiva del interaccionismo simbólico se consideran las irrupciones como “momentos inesperados y significativos en las interacciones sociales que desafían las expectativas y las rutinas habituales” (14). Para el caso que nos ocupa, una irrupción que se identifica con frecuencia es el cambio de médico tratante. Una situación que se da cuando algún especialista se retira de la institución, tiene vacaciones o incapacidad, cuando es asignado a otro nivel de atención o cuando ingresa un nuevo especialista al programa. Esta situación genera una desestabilización en la relación, en la que frecuentemente las familias o pacientes expresan descontento o temor frente al cambio. El cambio de médico, irrupción reconocida por los dos especialistas, genera desconfianza y preocupación. En ocasiones, este cambio genera no solo malestar o temor, sino también un claro conflicto con el paciente o su familia (G03-2018) (P01-2018). Frente a esta respuesta a la irrupción, la estrategia es mitigar la desconfianza mediante un empalme con la presentación del nuevo especialista si es que el reemplazo va a ser definitivo.
Ya (Dr.S) llevaba un año casi con ellos entonces tenían ya pues la relación mucho más duradera, no hubo buena empatía con esta persona y cuando yo voy entre las cosas que decían era: ¿usted va a ser igual que el otro médico? Duro, al principio fue duro porque tocaba... pero como fui con ella, no mire este doctor los dejo recomendados, no sé qué, ese empalme de los dos fue muy bueno con la relación de la familia… (G03 2018, 35-40).
Otra situación similar es el ingreso de una persona nueva al escenario de la atención domiciliaria. Esto ocurre cuando un especialista ve a un paciente desde hace algún tiempo y se presenta la necesidad de incluir, por ejemplo, al psiquiatra en la atención. Aquí describen una ruptura con esa nueva persona en contraste con la familiaridad establecida con el tratante original.
Para el médico tratante, el uso de celulares por parte de las personas cuidadoras y pacientes puede generar interrupciones no deseadas o como lo llaman “poco reguladas”. Por ello, es fundamental establecer una relación de confianza antes de que el médico comparta su número personal con la familia. En otros entornos clínicos, la comunicación es mediada por administrativos o enfermeras, lo que permite al médico tener un mayor control sobre los momentos de consulta y la transmisión de noticias.
Beneficios percibidos
Según narra el psiquiatra entrevistado, el valor de la visita domiciliaria reside en dos asuntos: bajar la carga de atención hospitalaria, de las hospitalizaciones y los ingresos por urgencias, cuando esta no tiene mayor capacidad de respuesta que lo que se hace en el hogar: “evitamos que el paciente esté yendo a hospitalizarse y a tener atenciones en centro médicos que finalmente no van a resolver muchas de las situaciones que podemos resolver nosotros en la consulta” (P03, 2018). Adicionalmente, menciona la psicoeducación como un aporte clave a los desenlaces en salud, aun cuando hay familias a las que les cuesta entender la situación, el proceso de comprensión es más amplio y hace más llevadera la enfermedad, además facilita procesos de decisiones anticipadas. La realización de las terapias en el ambiente familiar, la disminución en la exposición a riesgos en la calle y la reducción de consultas por urgencias son otros de los beneficios en los que coinciden los especialistas (G02; G07; G09; P02; P03; P05).
El perfil del médico tratante
Se reconoce como el perfil deseable del especialista que hace visita domiciliaria una persona carismática, abierta a recibir las emociones de las familias, dispuesta a la escucha, disposición a la comprensión de la familia: “si no le gusta tener que dar explicaciones, tener que dar consejos, sugerencias y escuchar, pues puede que no sea el área para esa persona” (P03, 2018).
Se complementa lo anterior diciendo que requiere paciencia y capacidad de frustrarse, de no sentirse el médico importante:
Como uno ve a veces que el médico levita más o menos por ser el super especialista... a veces a uno lo hacen esperar. Espere un momento que se está bañando, y pues uno esperar ahí hasta que salga... como que no entienden que es un especialista el que está yendo a su casa, pero también uno se mira adentro y bueno, pues sí, yo soy un especialista y todo, pero este un trabajo distinto a cuando está en el hospital […] acá la relación es más horizontal que vertical. (P05 2021, 161-173)
Consideran necesario estar en buen estado físico para afrontar las exigencias de su trabajo, como la movilidad y distribución por la ciudad, las largas jornadas, los riesgos de seguridad y las limitadas opciones de alimentación e hidratación en algunas zonas.
Tiene que estar físicamente bien porque si esta físicamente enfermo o tiene problemas de salud física también es más complicado subirse y bajarse de un carro también me parece tremendo, que más podría ser no sé, ser feliz tener salud mental porque si no uno en los trancones, una persona que se desespere muy rápido se vuelve loca. (G01 2018, 218-222)
Los entrevistados reconocen que estas características no se enseñan en la formación de pregrado ni en la educación formal. En cambio, se desarrollan en la práctica, a través del modelamiento, la interacción y las discusiones, donde se determina la afinidad con las exigencias del desempeño profesional en este contexto.
Entonces creo que no, no sabemos, en el pregrado no sabemos nada de la muerte ni de la atención domiciliaria ni de lo que es cotidiano y el pregrado pues sí las practicas lo que uno aprende de teoría, eso sí que ayuda, pero el pregrado no da herramientas para consulta en domicilios, yo no sé cómo los médicos generales que acaban de graduarse ahora hacen domicilios, no lo entiendo. (G01 2018, 197-201)
[En la formación se aprende]…tiene que ser igual siempre de forma constante como si fuera un robot lo único que hace es que pone distancias y esas distancias pueden ser perjudiciales, un elemento que uno aprende y también con qué paciente yo puedo pasar ese límite, con cuál no, se les desarrolla el ojo clínico, el ojo clínico también desde lo psiquiátrico digamos a los geriatras también para poder ver donde yo me meto, cómo lo hago. (Grupo focal 002 residentes 2018)
Discusión
Actualmente, la discusión sobre la visita domicilia como estrategia de atención en salud se centra, principalmente, en su costo-efectividad (5). Es claro que cada tipo de visita tiene características específicas que deberán considerarse antes de plantear evaluaciones de este tipo. En este caso, la mirada microsocial sobre la interacción en la visita domiciliara permite resaltar aspectos centrales: especializada, interdisciplinar y que incluye personal en formación.
La relación médico-paciente ha sido ampliamente estudiada y en ella se identifican cuatro componentes esenciales: el conocimiento, la confianza, la lealtad y el respeto (17) (18). Ridd y sus colaboradores, en revisión sistemática desarrollada en el 2009 (19) identificaron que la relación médico-paciente tiene un efecto directo tanto en los componentes emocionales como de educación, e incluso puede tener un efecto positivo en la salud de los pacientes. Estos estudios se han realizado principalmente en adultos mayores, multimórbidos, pero no en familias con personas con demencia, y no han abordado los efectos que la visita domiciliaria puede tener en la salud de pacientes y las personas cuidadoras.
La diada paciente-cuidador ha sido central en la comprensión y configuración de la identidad del paciente con demencia, considerando que diversos escenarios en la demencia pueden generar diferentes aproximaciones a una situación que llevan a respuestas y comportamientos distintos con diferentes niveles de responsabilidad y orientación personal de cada actor, afectando la carga experimentada por las personas cuidadoras (18). En la literatura, hay una menor cantidad de estudios que consideren la triada médico-paciente-cuidador (17). En este estudio, y desde la perspectiva interaccionista, es posible ver cómo la relación con el trastorno, las barreras y las dificultades que se deben afrontar se comparten con los especialistas, quienes valoran, corrigen o reconoce la labor de las personas cuidadoras. Este nivel de validación rara vez aparece en el contexto de consulta externa o el hospitalario.
Entre los miembros de la triada del cuidado, profesionales de la salud, los familiares/cuidadores y los pacientes, se proponen contradicciones relacionadas con las expectativas frente a la atención y a los roles en el cuidado que deberían y quisieran cumplir, sobre todo en lo relacionado con la medicación suministrada. En este sentido, Post et al. señalan cómo “las expectativas sobre los beneficios de la medicación no siempre coincidieron entre las personas que viven con demencia y otros miembros de la tríada: el consenso entre los profesionales fue que muchas de las expresiones de optimismo (por parte de las personas con demencia y sus cuidadores) no eran realistas” (17).
La consideración de la triada en la comunicación complejiza las interacciones, donde el conocimiento, la confianza y el respeto se entrelazan entre múltiples actores. Esto incluye a aquellos que, desde detrás de escena, facilitan el desarrollo de la visita domiciliaria (18) (20).
El rol del médico especialista se sustenta en la conversación, escuchar, mientras se examina al paciente, también responder las dudas de diversos órdenes que los pacientes y familiares tienen, y observar el entorno para hacerlos parte de este diálogo, parte del saber y conocer(se).
La continuidad del cuidado es considerada importante por los médicos especialistas y ha sido destacada en estudios como un aspecto positivo en la atención de personas mayores con demencia (17).
La visita domiciliaria requiere desarrollar reflexividad, ya que el profesional no tiene control sobre el escenario y sus actos pueden modificarlo. El médico debe ser flexible para construir confianza, reconociendo que el tiempo de atención es para construir y mantener relaciones. Al convertirse en una escena para la triada, la visita domiciliaria obliga a revaluar el cuidado como objeto de la medicina, no solo de la enfermería.
Para mantener la confianza de la familia el especialista hace concesiones y “da un paso atrás” sin imponer su criterio a los familiares, actitud que le enseña y lo ejercita en la necesidad de negociar, de servir de mediador en los conflictos familiares con firmeza, pero con sensibilidad y calma, esforzándose por entender las razones y diferentes puntos de vista de cada uno de los sujetos de la relación.
La atención en el domicilio se posiciona como escenario privilegiado para procesos de enseñanza-aprendizaje con y entre todos los participantes, fortaleciendo y dando sentido a la relación médico-paciente-familiares y al cuidado como un principio básico de la visita.
Conclusiones
La visita médica domiciliaria influye en la interacción en la triada pacientes-personas cuidadoras-médicos, destacando su impacto positivo en enfermedades neurocognitivas. El rol del médico se basa en la confianza y el respeto mutuo, a diferencia de las relaciones verticales en otros contextos clínicos. Esta dinámica fomenta la comunicación y facilita la comprensión de la realidad del paciente en su entorno, lo que puede mejorar los desenlaces en demencias. Desde la perspectiva de personas cuidadoras y pacientes, se comprenden las dinámicas del cuidado y el contexto del acto médico. En el ámbito educativo, esta atención se convierte en un facilitador de procesos de formación centrados en la persona y las relaciones, proporcionando herramientas sobre el abordaje interdisciplinario y la necesidad de que los médicos desarrollen competencias blandas, como la observación y la comunicación empática.
Entre los beneficios de la atención domiciliaria se destaca su capacidad para ofrecer un enfoque integral y el acompañamiento necesario a las familias de pacientes en el final de la vida. El médico especialista asume el rol de “médico de familia” o “médico de cabecera”, actuando como experto, educador y tomador de decisiones, lo que le permite abordar los problemas de salud de manera integral, fundamentado en una relación de confianza y un profundo conocimiento del caso. Otro beneficio es la reducción de trámites burocráticos para pacientes y personas cuidadoras, facilitados internamente por el programa.
Dentro de sus limitantes, reflexiones previas y relacionadas con este trabajo señalan que el seguimiento interdisciplinario en el hogar es escaso dentro del sistema de salud y presenta inequidades en su distribución y acceso (21). La provisión de implementos y personas cuidadoras de apoyo, así como condiciones estructurales como la movilidad y la seguridad en la ciudad impactan en su implementación, y constituyen las mayores barreras del servicio. Sin embargo, esta diversidad contribuye a la formación de residentes con una visión integral de la vida cotidiana de pacientes, personas cuidadoras y familiares en diversos contextos socioeconómicos. La consulta domiciliaria, al abarcar desde la promoción y prevención hasta el cuidado paliativo, dificulta la realización de estudios que determinen el verdadero balance costo-beneficio para el sistema de salud. Es necesario llevar a cabo investigaciones en contextos específicos, considerando tanto los costos directos como los indirectos para el sistema y sus usuarios.
Futuros estudios sobre la triada paciente-cuidador-médico en contextos específicos, permitirán la comprensión de este escenario.