Introducción
La coexistencia de dos o más enfermedades autoinmunes es un fenómeno reconocido en la literatura médica (1). Desde 1971 se describió el rhupus como la presencia concomitante de artritis reumatoide (AR) y lupus eritematoso sistémico (LES), al reconocerse las implicaciones clínicas y pronósticas diferentes a las de estas patologías de forma independiente (1,2). Si bien en esta población el compromiso neurológico severo es raro y de difícil abordaje diagnóstico, conlleva serias manifestaciones clínicas y en la calidad de vida (2-4). En la literatura sobre el tema hay únicamente tres casos de mononeuritis múltiple en pacientes con rhupus (1,2). En el artículo, presentamos el caso de un hombre de 64 años de edad, en quien las manifestaciones de mononeuropatía múltiple en fase avanzada permitieron llegar al diagnóstico de rhupus e instaurar el tratamiento.
Presentación del caso
El caso corresponde a un hombre latino, de 64 años de edad, con antecedente de AR diagnosticada 19 años atrás y sin tratamiento desde hacía doce meses. Ingresó al servicio de urgencias manifestando que en los últimos 6 meses había perdido 16 kg de peso, hiporexia, tos seca y alteraciones para la marcha, con tropiezos y caídas frecuentes. En la valoración inicial se encontró caquéctico, con requerimiento de oxígeno suplementario, disfonía, sin hallazgo de sinovitis ni deformidad articular.
Con el fin de descartar la presencia de neoplasias como causa del cuadro clínico, dentro del abordaje diagnóstico inicial se le realizaron al paciente estudios tomográficos de cuello, tórax y abdomen, esofagogastroduodenoscopia y colonoscopia, sin evidencia de masas sólidas. La tomografía axial computarizada de alta resolución de tórax mostró bronquiolitis infecciosa de etiología aspirativa, por lo que se le realizó una cinedeglución, que evidenció broncoaspiración del medio de contraste, con la consistencia líquida, sin desencadenar el reflejo tusígeno (figura 1). A partir de ahí, se inició nutrición enteral por medio de una sonda nasogástrica y, luego, fue llevado a colocación de gastrostomía.
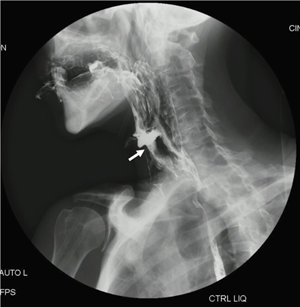 Figura 1.
Cinedeglución. La flecha señala el paso de medio de contraste a la vía aérea
Figura 1.
Cinedeglución. La flecha señala el paso de medio de contraste a la vía aérea
Debido al trastorno deglutorio y de la marcha, fue valorado por el servicio de neurología, que encontró disfagia orofaríngea, y en el examen físico, hallazgos de hipotrofia generalizada de predominio en la pierna izquierda, hipoestesia de sensibilidad no discriminativa en el dermatoma L5 izquierdo y disminución de la propiocepción de pie izquierdo. No presentaba alteraciones en la fuerza muscular, el velo del paladar era simétrico y el reflejo nauseoso se encontraba presente. Con electromiografía y neuroconducciones, se documentó un compromiso desmielinizante primario con degeneración axonal secundaria en las cuatro extremidades de forma asimétrica, sugestivo de mononeuritis múltiple en fase avanzada (figura 2).
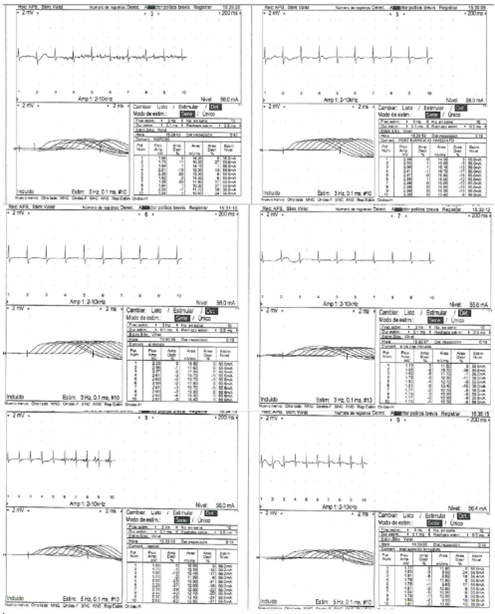 Figura 2.
Trazados de neuroconducciones de las extremidades
Figura 2.
Trazados de neuroconducciones de las extremidades
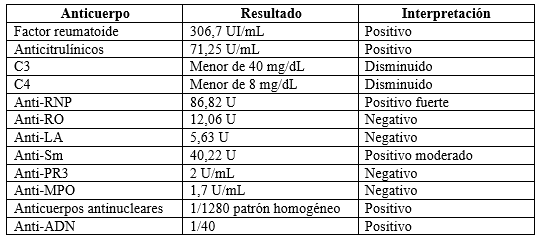
Considerando el antecedente de AR, se ampliaron los estudios de patología autoinmune, y se encontraron: poliserositis (derrame pleural, pericárdico y ascitis), un perfil autoinmune con positividad del factor reumatoide, anticuerpos anticitrulínicos, anticuerpos antinucleares con patrón homogéneo, anti-Smith, anti-ADN, anti-RNP y consumo de complemento. Por tanto, se cumplieron los criterios clasificatorios de la European League against Rheumatism/American College of Rheumatology (EULAR/ACR) de LES y de AR, que configuran el rhupus (tabla 1) (5,6). Como etiología alternativa se estudió la posibilidad de una malignidad hematológica, con inmunofijación, que mostró gammapatía monoclonal tipo cadenas livianas lambda, por lo que se le tomó una biopsia y un aspirado de médula ósea, que descartó malignidad. Se interpretó el hallazgo como una gammapatía monoclonal de significado incierto asociada con la enfermedad autoinmune.
Tabla 1.
Perfil inmunológico
A partir de los resultados, se inició tratamiento con prednisolona vía oral a 1 mg/kg cada día (45 mg/día) y se dio egreso por el programa de hospitalización domiciliaria. Seis meses después del egreso se ha titulado dosis de prednisolona a 10 mg/día. El paciente ha presentado una evolución satisfactoria, continúa en terapia de rehabilitación física y fonoaudiológica con mejoría de la fonación, la marcha y en plan de iniciar tolerancia a la vía oral.
Discusión
Se presentó el caso de un hombre con antecedente de AR sin tratamiento modificador de la enfermedad ni compromiso articular importante, quien se presentó con trastorno de la deglución y la marcha como manifestación clínica inicial de mononeuritis múltiple avanzada en el contexto de rhupus.
La superposición de varias patologías autoinmunes es un fenómeno posible y que ocurre en un pequeño grupo de pacientes. Ello tiene implicaciones clínicas y pronósticas particulares que están menos estudiadas (1,7). Sin embargo, la mayoría de los estudios clínicos realizados hasta el momento en reumatología han incluido población con enfermedades bien definidas, basándose en criterios clasificatorios o diagnósticos (7).
En la literatura sobre el tema, las definiciones de rhupus coinciden en que se deben cumplir criterios clasificatorios para LES y AR, como en el caso de este paciente; mientras que algunos autores hacen hincapié en que debe presentarse erosión articular, compromiso orgánico típico de LES, positividad para factor reumatoide o anti-CCP y anti-Sm o anti-ADN (1). El rhupus es una condición infrecuente que representa del 0,01% al 2% de la enfermedad reumatológica (8). Ocurre predominantemente en mujeres, con una edad media de diagnóstico de 45 años, y usualmente se manifiesta de forma secuencial, aun cuando son más tempranas las características de AR (1).
El compromiso clínico de la autoinmunidad es sistémico, y en rhupus se ha descrito con mayor frecuencia la presencia de artritis, anormalidades hematológicas, manifestaciones cutáneas, lesión renal y serositis (1). El compromiso neurológico severo, como mielitis transversa y mononeuritis múltiple, se ha mencionado en tres casos aislados en la literatura, de los cuales no se cuenta con información sobre la presentación clínica ni las estrategias terapéuticas que se usaron (2).
Así mismo, se ha descrito compromiso neurológico en LES y AR como entidades independientes, entre ellas hallazgos de mononeuritis múltiple, como en este caso (3,4,9). Fisiopatológicamente, se ha propuesto que la presencia de neuropéptidos (sustancia P, péptido relacionado con el gen de la calcitonina) y citocinas proinflamatorias (IL-1β, IL-6, TNF-α), así como la acción directa de autoanticuerpos, dañan estructuras del sistema nervioso periférico (3). De forma interesante, se ha descrito neuropatía asociada con procesos vasculíticos tanto en LES como en AR, tras varios años de evolución (3,4,9).
En el caso presentado se resalta el hallazgo de gammapatía monoclonal, de significado incierto. Esta condición tiene una prevalencia significativamente mayor en pacientes con enfermedad autoinmune (10) y se ha propuesto que puede estar favorecida por el estado inflamatorio crónico que ocurre en estas patologías, y que en algunos casos lleva incluso al desarrollo de mieloma múltiple (11).
Con respecto a las estrategias terapéuticas para el compromiso de sistema nervioso periférico, hay poca evidencia en la literatura. Se describe con mayor frecuencia el uso de esteroides, pero también se han utilizado estrategias más agresivas, como el uso de ciclofosfamida y rituximab, este último sobre todo en casos refractarios al tratamiento inicial (3,4). En el caso presentado, obtuvimos resultados favorables usando esteroides y terapias de rehabilitación.
Lo discutido se deriva de la experiencia clínica particular con un paciente en un tiempo de seguimiento limitado, lo que impide su generalización y la evaluación de secuelas a largo plazo. A futuro, se requieren estudios adicionales, como series de casos, para dilucidar el perfil clínico de las manifestaciones neurológicas en rhupus y el abordaje terapéutico ideal.
Conclusión
Si bien son infrecuentes, las manifestaciones neurológicas deben tenerse en cuenta como una presentación posible de enfermedad autoinmune. Se requiere un alto índice de sospecha con el fin de establecer oportunamente el diagnóstico e instaurar medidas terapéuticas para mejorar el pronóstico y evitar una discapacidad a largo plazo.
Consideraciones éticas
Para la publicación de este artículo se contó con la autorización expresa del paciente mediante un consentimiento informado.
Conflictos de intereses
Los autores no declaran conflictos de intereses.
Referencias
1. Antonini L, Le Mauff B, Marcelli C, Aruba A, De Boysson H. Rhupus: a systematic literature review. Autoimmun Rev. 2020;19(9):102612. https://doi.org/10.1016/j.autrev.2020
2. Simon JA, Granados J, Cabiedes J, Ruiz J, Acolcer J. Clinical and immunogenetics characterization of Mexican patients with “Rhupus”. Lupus. 2002;11(5):287-92. https://doi.org/10.1191/0961203302lu189oa
3. Bortoluzzi A, Silvagni E, Furini F, Piga M, Govoni M. Peripheral nervous system involvement in systemic lupus erythematosus: a review of the evidence. Clin Exp Rheumatol. 2019;37(1):146-55.
4. Tanemoto M, Hisahara S, Hirose B, Ikeda K, Matsushita T, Suzuki S, et al. Severe mononeuritis multiplex due to rheumatoid vasculitis in rheumatoid arthritis in sustained clinical remission for decades. Intern Med. 2020;59(5):705-10. https://doi.org/10.2169/internalmedicine.3866-19
5. Aringer M, Costenbader KH, Daikh DI, Brinks R, Mosca M, Ramsey-Goldman R et al. 2019 EULAR/ACR classification criteria for systemic lupus erythematosus. Arthritis Rheumatol. 2019;71(9):1400-12. https://doi.org/10.1136/annrheumdis-2018-214819
6. Aletaha D, Neogi T, Silman AJ, Funovits J, Felson DT, Bingham CO, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-81. https://doi.org/10.1002/art.27584
7. Lockshin MD, Levine AB, Erkan D. Patients with overlap autoimmune disease differ from those with “pure” disease. Lupus Sci Med. 2015;2(1):e000084. https://doi.org/10.1136/lupus-2015-000084
8. Solis U, Martínez JP, Prada DM, Gómez JA, Valdés JL, Molinero C. Rhupus syndrome: a rare combination. Rev Colomb Reumatol. 2917;24(4):237-41. https://doi.org/10.1016/j.rcreue.2017.05.004
9. Bartels CM, Bridges AJ. Rheumatoid vasculitis: vanishing menace or target for new treatments? Curr Rheum Rep. 2010;12(6):414-9. https://doi.org/10.1007/s11926-010-0130-1
10. McShane CM, Murray LJ, Landgren O, O’Rorke MA, Korde N, Kunzmann AT, et al. Prior autoimmune disease and risk of monoclonal gammopathy of undetermined significance and multiple myeloma: a systematic review. Cancer Epidemiol Biomarkers Prev. 2014;23(2):332-42. https://doi.org/10.1158/1055-9965.EPI-13-0695
11. Shimanovsky A, Alvarez Argote J, Murali S, Dasanu C. Autoimmune manifestations in patients with multiple myeloma and monoclonal gammopathy of undetermined significance. BBA Clin. 2016;6:12-8. https://doi.org/10.1016/j.bbacli.2016.05.004
Notas de autor
a Autor de correspondencia: agzarama@husi.org.co
Información adicional
Cómo citar: Zarama-Valenzuela AG, Valencia-Camacho DP. Mononeuropatía múltiple en fase avanzada como manifestación de rhupus: presentación de caso. Univ. Med. 2023;64(1). https://doi.org/10.11144/Javeriana.umed64-1.mono